Educação transdisciplinar para a promoção de saúde única em territórios indígenas
Relatos de casos em Minas Gerais
Introdução
A interconexão entre os seres humanos, o meio biótico e abiótico é fundamental para a promoção da saúde única, que reconhece a interdependência entre a saúde humana, animal, vegetal e ambiental. O modelo atual de relação entre esses elementos tem contribuído para efeitos danosos aos seres vivos, exacerbados pelo desenvolvimento urbano desordenado, que, por sua vez, leva à redução da biodiversidade 1, comprometendo não apenas os ecossistemas, mas também no aumento da incidência de doenças negligenciadas, especialmente de origem zoonótica 2. Esses agravos, por sua vez, são influenciados por processos ambientais e socioeconômicos, reforçando a necessidade de uma abordagem integrada para a saúde coletiva 3. Assim, a saúde única emerge como uma perspectiva essencial para enfrentar os desafios contemporâneos que afetam tanto a saúde das populações humanas quanto o bem-estar e a saúde dos animais e ecossistemas.
Os povos originários e tradicionais enfrentam historicamente cenários de racismo ambiental, insegurança alimentar e nutricional, e, impactos por agravos e doenças zoonóticas que favorecem consequências crônicas à saúde dessas comunidades 4,5. Esse histórico carencial de atendimento em saúde possui um percurso relacionado ao processo de colonização e à história da reforma sanitária no Brasil. A figura 1 resume o trajeto da história da saúde coletiva no Brasil, com foco nos marcos na saúde da população indígena. Durante o período de colonização, além dos impactos diretos gerados pelos colonizadores, incluindo o processo de escravização, epistemicídio por meio do apagamento de suas identidades étnicas, degradação e ocupação ambiental, houve também o impacto à saúde por agentes patogênicos exóticos, como a tuberculose e a varíola, causando elevada morbidade e mortalidade, principalmente pela ausência de qualquer imunidade contra a doença pelos povos originários 6,7,8,9. Esse cenário foi observado ao longo de todo o processo de ocupação das Américas, como demonstrado mais tardiamente, por exemplo, pelos impactos em até 85% da população da etnia Tapirapé, na região do Brasil Central, entre 1909 e 1935, devido às epidemias de varíola, febre amarela e gripe 10.
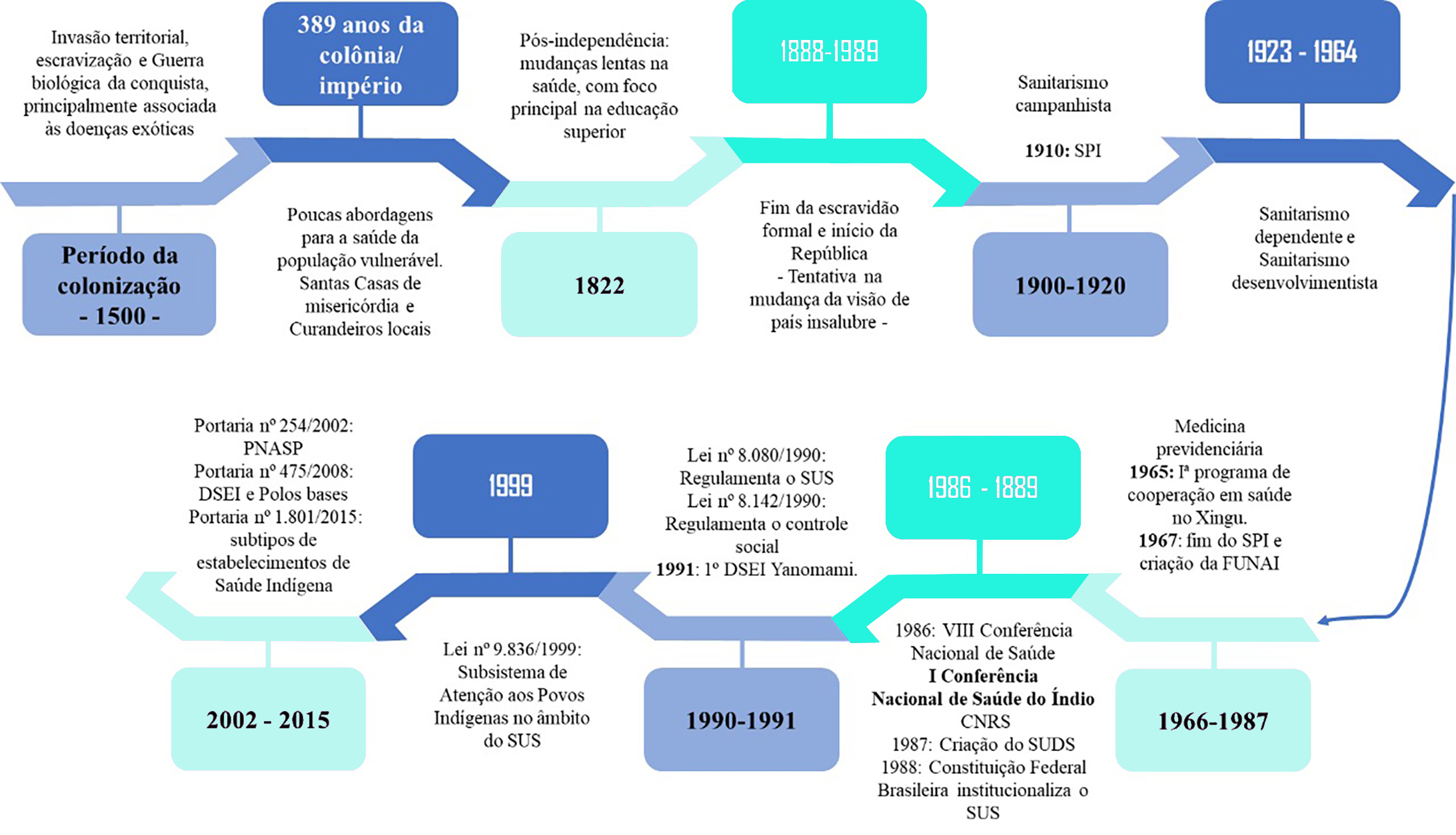
Apesar desse processo, muitas modificações no que tange ao acesso ao recurso para a saúde ocorreram ao longo do tempo, o que foi impactado de acordo com as relações estabelecidas com os colonizadores, mas majoritariamente pela manutenção e multiplicação do conhecimento tradicional, principalmente por curandeiros, e, até certo ponto, pelas Santas Casas de Misericórdia 5,9. Contudo, o Serviço de Proteção aos “Índios” (SPI) foi oficialmente um dos primeiros equipamentos para atenção à saúde indígena, criado em 1910 e mantido até 1967. O foco principal do SPI era associado à promoção de ações pontuais de assistência sanitária aos indígenas, a partir de uma estrutura simplificada de atenção à saúde, tendo como foco um modelo verticalizado e campanhista 5,15,16. Em razão desse foco, as ações do SPI não eram efetivadas de forma adequada, como pode ser relatado no enfrentamento ao surto do vírus da varicela no povo Bororo em 1953, quando aproximadamente 80% do grupo de 120 indígenas adoeceu, com uma mortalidade aproximada de 0,07%. Apesar da baixa letalidade observada, os esforços de enfrentamento não foram realizados diretamente pelo SPI, mas sim pela resistência da população para lidar com os problemas associados à exposição ao patógeno, já que o Serviço Oficial era desprovido de um plano de atenção à saúde indígena 10.
Em 1965, estabeleceu-se um programa de cooperação em saúde direcionado à promoção de saúde das comunidades indígenas do Xingu, em razão da ausência de assistência básica em saúde à população local, integrando conhecimento tradicional e biomédico 5.
Com o fim do SPI e a criação da Fundação Nacional do “Índio” (Funai) (atualmente dos povos indígenas), em 1967, a questão indígena passou a ser responsabilidade do órgão, apesar do elevado enfrentamento de questões problemáticas em saúde 17.
Em 1986, na VIII Conferência Nacional de Saúde, na qual ocorreu a participação social e priorização da saúde como direito dos cidadãos, o Sistema Único de Saúde (SUS) foi discutido como um equipamento necessário para a população brasileira, sendo um marco importante para a modificação do cenário da medicina coletiva previdenciária até então observada 11. Como resultado da VIII Conferência, também ocorreu a I Conferência Nacional de Saúde do “Índio”, para discutir as questões voltadas à saúde indígena, de modo a aplicar os conceitos constitucionais do SUS. Com a instituição da Constituição Federal do Brasil, em 1988, houve grandes progressos, por meio da instituição da saúde como direito de todos e dever do Estado, a institucionalização do SUS, e a determinação da defesa judicial dos direitos e interesses das populações indígenas 12. Posteriormente, em 1991, com a transição da responsabilidade da saúde indígena da Funai para a Funasa (Fundação Nacional de Saúde), foi criado o primeiro Distrito Sanitário Especial Indígena (DSEI), para a Terra Indígena Yanomami, motivado pelos surtos intensificados de malária nas comunidades da Amazônia 5,17,18. Em 2010, ocorreu a transição das responsabilidades de saneamento e atenção básica aos povos indígenas do Brasil do subsistema de saúde indígena da Funasa para a Secretaria de Saúde Indígena (Sesai), intensificando os esforços direcionados à população indígena. Apesar dessa tardia implementação de sistemas específicos para os povos originários, nenhuma abordagem havia sido adotada especificamente com foco nos temas de saúde animal, sendo considerada ainda uma abordagem sanitarista utilitarista, com o animal visto como um problema no que tange à saúde coletiva.
Com base nesses aspectos e na ocorrência de doenças emergentes e reemergentes, as práticas de educação em saúde única se tornam ferramentas importantes e essenciais para a efetivação de abordagens que considerem a interlocução entre saúde humana, animal, vegetal e ambiental 19. O conceito de saúde única (uma só saúde, One health) foi estabelecido como estratégia para integralização dos cuidados à saúde do ser humano, do meio ambiente, dos animais e das plantas, e se pauta na interconexão direta entre as zoonoses, a expansão das áreas de desmatamento, a maior aproximação de animais domésticos e silvestres, o estabelecimento de espécies exóticas, entre outros diversos fatores resultantes de doenças e agravos 20. Tendo em conta o desconhecimento da população e dos profissionais de saúde acerca dos agravos ambientais que predispõem a essas ocorrências, assim como as estratégias insuficientes para impedir o desenvolvimento de parasitos, reduzir o número de animais errantes nas ruas, o alto número de cães peridomiciliados que têm contato e impacto direto à fauna silvestre, acesso a áreas que conferem risco à saúde ou mesmo a colocação de fogo como meio para o descarte de lixo, deve-se atentar para a adoção de estratégias de educação em saúde 21. Ademais, ao realizar a permuta de informações com profissionais sobre fatores predisponentes à ocorrência de doenças, como a sazonalidade para a ocorrência de carrapatos, arboviroses, tripanossomoses e até mesmo situações típicas de desmatamento que expõem a população ao contato com possíveis patógenos, ou avaliação de espécies sentinelas, observa-se uma estratégia preventiva importante com impacto positivo para a saúde da população, principalmente quando dadas as devidas instruções sobre a precaução de fatores relacionados à doença, e até mesmo a tomada de providências como campanhas vacinais específicas de acordo com o risco epidemiológico avaliado por esses profissionais capacitados 21,22.
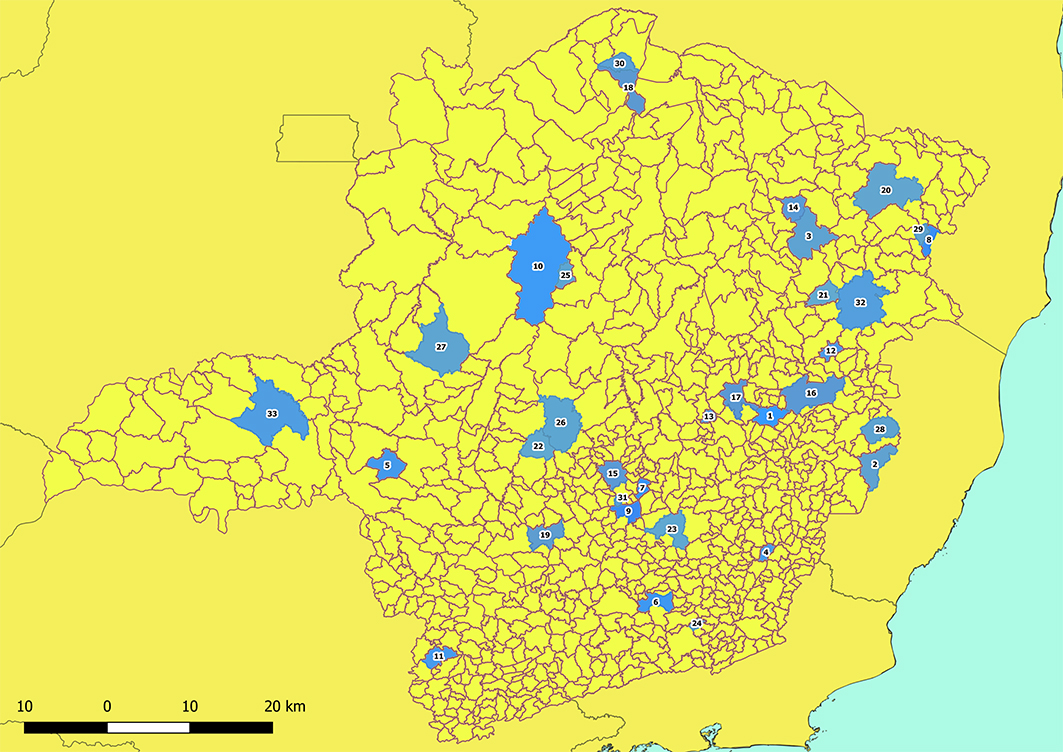
Pode-se elencar a diversidade dos povos originários, principalmente indígenas, no estado de Minas Gerais, estado no qual é possível contabilizar aldeias e/ou povos não-aldeados em pelo menos 33 municípios, e pelo menos 28 etnias, como demonstrado na distribuição da figura 2.
Dessa forma, este trabalho tem como objetivo apresentar abordagens de sucesso em saúde única em dois territórios indígenas do estado de Minas Gerais com impactos importantes principalmente no que tange a aspectos socioambientais, doenças zoonóticas emergentes e promoção da justiça social, por meio dos diálogos em transdisciplinaridade, fortalecendo a importância das distintas profissões, especialmente da medicina veterinária, nos aspectos vinculados à educação em saúde.
Abordagens de educação transdisciplinar
Práticas em saúde única – aproximação interdisciplinar
Considerando a necessidade de formar profissionais que sejam capazes de atuar na melhoria de comunicação em saúde com foco na abordagem em saúde única, foi realizado o I Encontro em Medicina Veterinária Indigenista de Minas Gerais, demonstrando vivências em diferentes aspectos de saúde única aplicada à realidade da população indígena, principalmente do estado de Minas Gerais.
O evento reuniu instituições de referência, profissionais e representatividade indígenas, com o objetivo de desenvolver diretrizes em saúde humana, animal, vegetal e ecossistêmica, no dia 18/10/2022, como um evento remoto pré-congresso, aproximando palestrantes e participantes, e, entre os dias 03/11/2022 e 04/11/2022, com o evento híbrido para o compartilhamento de informações, e a junção de ideias múltiplas e solucionárias (Figuras 3 e 4).


O evento contou com a participação majoritária de profissionais e estudantes do curso de graduação em medicina veterinária (82%), mas também com profissionais da enfermagem (5%), assistência social (2%) e demais profissões (biólogos, advogados, educadores, dentre outros).
No último dia do evento, após os compartilhamentos por parte das comunidades e pesquisadores sobre a temática de saúde única nas terras indígenas, os participantes foram divididos em cinco grupos técnicos de discussão em temáticas de importância, incluindo:
• ecologia dos saberes e o olhar indígena para com os animais de sua comunidade;
• produção animal sustentável;
• manejo e saúde de animais domésticos na promoção do bem-estar único e prevenção de doenças e agravos zoonóticos;
• saúde e manejo de animais silvestres na prevenção de doenças, agravos zoonóticos e conservação das espécies; e,
• monitoramento socioambiental aplicado à saúde única.
Com foco na avaliação do evento e da percepção dos participantes sobre os temas abordados, foi disponibilizado um formulário com Termo de Consentimento Livre e Esclarecido (TCLE) ao longo dos três dias de evento, para avaliação.
Foram incluídos 56 questionários de 83 participantes, sendo 75% do gênero feminino e 67,9% brancos. A região brasileira mais representada foi o Sudeste (81,9%), principalmente por profissionais de Minas Gerais (73,5%), seguido pela região Centro-Oeste (7,2%), Sul (4,8%), Nordeste (2,4%) e Norte (3,6%). A maioria afirmou que há urgência em integrar medicina tradicional indígena e saúde animal, além de comunicação efetiva em saúde entre indígenas e não indígenas, sob a perspectiva da saúde única (71,4% e 80,4%, respectivamente). Foi destacado que o diálogo sobre bem-estar animal (82,1%) e a produção animal sustentável (64,3%) são estratégias fundamentais de garantia de saúde única. Para a saúde do ecossistema e dos povos que habitam esses locais, houve 78,6% de concordância sobre a contribuição da vigilância em saúde e do manejo da fauna silvestre, bem como sobre o monitoramento socioambiental (71,4%). A maioria dos profissionais concorda que a atuação do médico-veterinário em territórios indígenas (85,7%) é fundamental para a promoção da saúde animal, assim como 71,4% na vigilância da saúde de animais silvestres e 71,4% que sua atuação envolve o manejo ético populacional de cães e gatos e outras espécies com excedentes populacionais. Ademais, 76,8% destacaram a atuação desse profissional na vigilância e na prevenção de zoonoses e 64,3% na promoção da agricultura familiar sustentável e geração de renda das famílias.
Práticas de educação em saúde única: abordagens no Território Indígena Xakriabá
O território, terra ou reserva indígena Xakriabá/Xacriabá (TIX), homologada em 1987 23, abriga a etnia Xakriabá, povo do tronco linguístico Macro-Jê, família linguística Jê, língua Akwên, sendo considerada a maior população indígena aldeada do estado de Minas Gerais 24,25. O TIX encontra-se distribuído em dois municípios da microrregião de Januária: São João das Missões (SJM) e Itacarambi, ocupando, desde sua origem, pontos da Bacia do Rio São Francisco, possuindo aproximadamente 35 aldeias 26. Contudo, à população se concentra principalmente em São João das Missões, município que possui mais de 80% da população indígena pertencente à etnia 25.
A população no TIX possui um longo histórico de impactos referentes à saúde coletiva, frente a uma visão hegemônica de fornecimento aos cuidados primários, principalmente no que tange a aspectos de saneamento básico associado ao abastecimento de água adequada para consumo 27 e à ocorrência de agravos zoonóticos, como a leishmaniose tegumentar americana, a qual se apresentou com a maior prevalência no município em um período de 10 anos 28. As informações com base em saúde coletiva, a partir das discussões com os líderes do TIX, associadas a informações oriundas da literatura, incluem elevada incidência de quadros entéricos por doenças parasitárias 27, com diferentes impactos de acordo com a faixa etária atingida 29, doença de Chagas e toxoplasmose 30, agravos associados à leishmaniose, principalmente a tegumentar americana 28,31, e afecções micóticas, como a histoplasmose 32.
A partir das problemáticas envolvidas nesse histórico, entende-se que a ausência de medidas para estabelecer fatores determinantes e condicionantes em saúde e nos aspectos socioambientais, assim como abordagens específicas em educação compartilhada à população alvo, possuem impactos diretos no princípio básico que define saúde única, ou seja, a promoção colaborativa e interdisciplinar para a garantia de saúde humana, animal, vegetal e ambiental 33,34.
Com essa narrativa, surge o projeto “Saúde Única em Territórios Tradicionais”, que ocorre desde 2022 em territórios originários e tradicionais, buscando levar atendimento, especialmente veterinário, a locais vulnerabilizados. O projeto atua em seis esferas principais.
Diagnóstico socioambiental familiar
Essa prática consiste em realizar um diagnóstico situacional, possibilitando entender as oportunidades, forças e demandas de cada localidade, a partir do retorno oferecido pelas famílias, com um questionário pré-elaborado.
Medidas básicas em saúde única
As medidas básicas consistem no atendimento médico-veterinário, orientações no manejo ambiental e animal, apoio na produção animal sustentável, e tratamento de condições que impactem na saúde animal, e consequentemente na saúde única.
Diagnóstico de agravos e doenças
Essa prática consiste na investigação de questões que possam impactar a saúde animal e as demais interfaces no quadrante saúde única. A realização dessa etapa é efetivada por meio das entidades parceiras para o apoio diagnóstico laboratorial.
Vigilância em saúde ecossistêmica
Essa intervenção envolve o monitoramento da fauna silvestre em cada território, assim como as questões vinculadas à saúde de alguns espécimes, principalmente considerando a circulação de doenças que possam impactar nas relações ecossistêmicas locais.
Comunicação e ecologia dos saberes
Essa intervenção envolve diretamente a troca de saberes entre o social e o científico, levando a um encontro de ideias e percepções para manter a perenidade das ações propostas, em consonância com o respeito aos aspectos culturais.
Devolutiva e participação ativa
Todas as etapas anteriores devem ser consequentemente entregues de volta à comunidade, por meio de orientações, retornos específicos, apoios diretos, dentre outros. Dessa forma, essa última etapa se torna um marco para manter a relação entre a comunidade e o projeto.
Os dados apresentados neste artigo esboçam especialmente as intervenções realizadas na esfera da comunicação e da ecologia dos saberes.
Estratégia de mapa participativo para a identificação de questões em saúde única
O mapa participativo, mapa mental ou mapa falante/falado é uma técnica participativa com proposta de realizar um desenho representativo do território de vivência, sendo construído a partir da memória e vivência da população, promovendo uma integração do conhecimento local para o direcionamento de ações e a resolução de problemas identificados 35,36,37,38,39. Essa estratégia pode ser aplicada como um método do etnomapeamento participativo 40, ferramenta utilizada para a gestão territorial e ambiental em terras indígenas e instituído pela Política Nacional de Gestão Territorial e Ambiental de Terras Indígenas – PNGATI 41. Devido à importância da participação da população na realização do autodiagnóstico e na formulação das ações 42, o objetivo com o método utilizado foi traçar um perfil das principais referências e gargalos de cada aldeia representada na reunião pelas lideranças, educadores e representatividade, com posterior apresentação e discussão coletiva.
Desta forma, foi articulado um encontro com 14 representantes do território em agosto de 2022, entre estes caciques, lideranças, educadores e agentes indígenas de saúde, de oito aldeias (Brejo Mata Fome, Barreiro Preto, Forges, Imbaúba, Itacarambizinho, Pindaíba, Rancharia e Riacho dos Buritis), para as discussões de questões em saúde única. Os representantes foram divididos em quatro equipes e utilizaram cartolinas, cola, tesouras, canetas e imagens impressas, como as de casas e pessoas, para permitir a construção dos mapas de maneira ágil e colaborativa.
Com a construção dos mapas, foi possível observar questões de importância para as estratégias em saúde única no território em comum entre as aldeias, assim como a percepção de localização para as tomadas de decisões locais e pelo município. Questões em comum observadas entre as aldeias incluem as áreas de deslocamento e excedente populacional de gatos, e, principalmente de cães, áreas de risco para escorpionismo (acidentes com escorpiões) e/ou ofidismo (acidentes com serpentes peçonhentas), locais de presença de animais silvestres, locais de problemas associados ao descarte de resíduos e pontos de apoio para a saúde humana. Na aldeia Barreiro Preto também foram observadas áreas de risco para mordedura de cães e locais de criação de gado e galinhas; na aldeia Brejo Mata Fome, áreas de ocorrência de galinhas; na aldeia Imbaúba, locais para apoio à saúde animal e locais de criação de gado; nas aldeias Itacarambizinho e Pindaíba, locais para criação de galinhas, e, na aldeia Riacho dos Buritis, locais para criação de galinhas e gado (Figuras 5 e 6). A estratégia de mapa participativo demonstrou-se eficiente para entender o contexto de questões em cada localidade, permitindo a integração das estratégias entre gestores e população no que tange a problemas e soluções em saúde única. Sugere-se para trabalhos futuros a elaboração de mapas participativos que abranjam outras áreas do território indígena, considerando distintas faixas etárias e representantes das localidades.


Análise F.O.F.A. para o diálogo em saúde única com equipes da saúde indígena
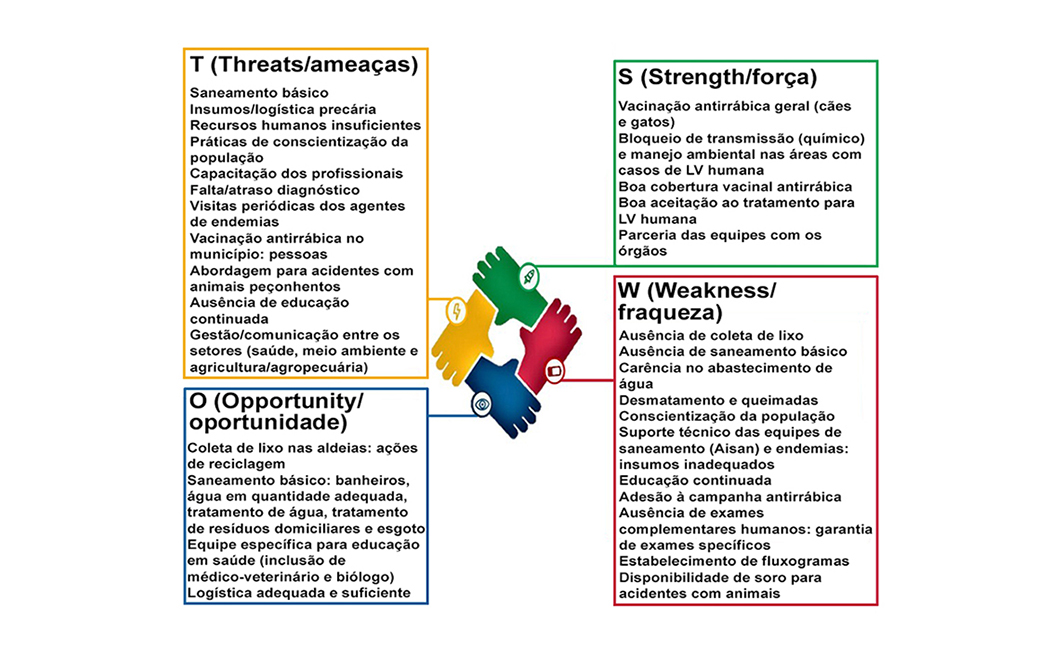
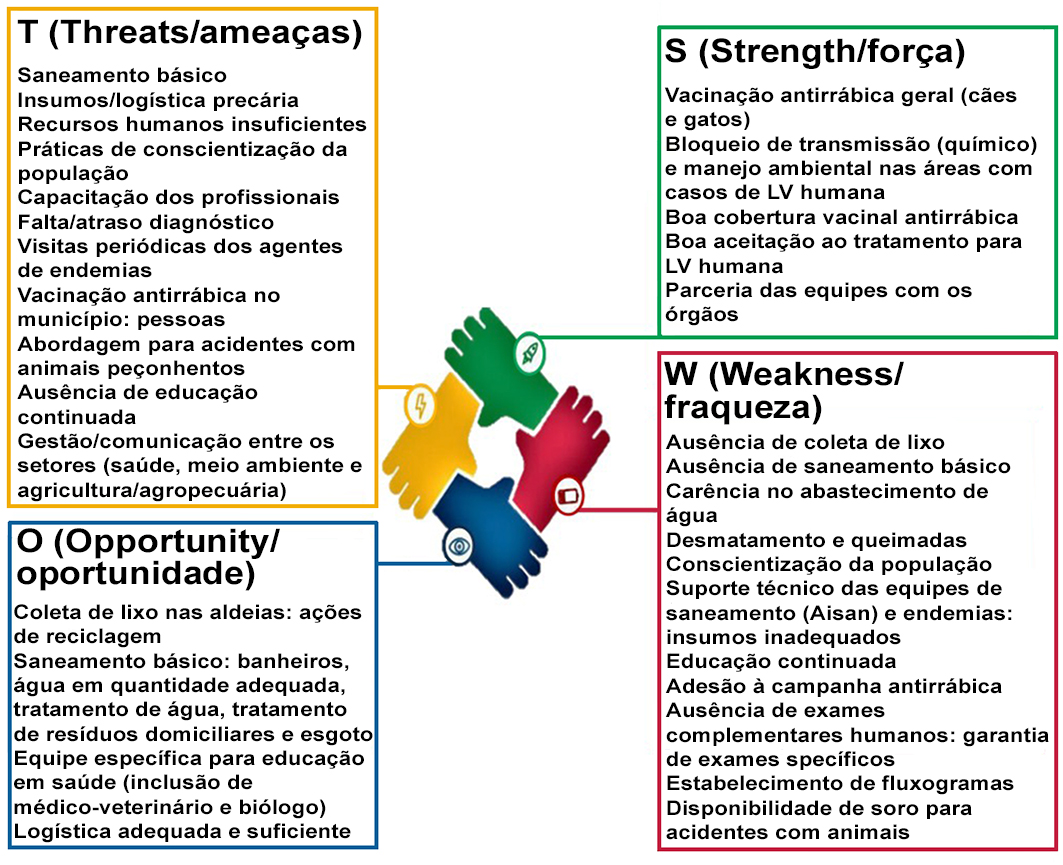
A estratégia F.O.F.A. (do inglês S.W.O.T) se refere às formas de avaliação de fatores internos e externos positivos (F: força/strength; O: oportunidade/opportunity), e, negativos (F: fraqueza/weakness; A: ameaças/threats), que influenciam em algum tópico específico, permitindo a identificação, nessas possibilidades, de condições para a resolução de problemas e o reconhecimento de desafios e obstáculos para a formulação de estratégias 43,44,45.
Realizou-se em agosto de 2022 uma discussão com as equipes de saúde do município e do Distrito Sanitário Indígena (DSEI-MG/ES), em São João das Missões, MG. Estiveram presentes 20 profissionais, incluindo os enfermeiros das Unidades Básicas de Saúde Indígena (UBSI), Agentes de Combate a Endemias, Gestores das UBS’s locais, gerência da vigilância ambiental, estagiários e nutricionistas. A estratégia F.O.F.A. foi escolhida como método de discussão com os representantes e profissionais da saúde indígena.
Iniciou-se o diálogo com a apresentação dos participantes e uma dinâmica para que pudessem ser elencados os principais problemas vinculados à saúde única que são observados na rotina nas diferentes aldeias. Posteriormente, discutiu-se a influência de cada um dos agravos e doenças pontuados, elencando prioridades, fatores determinantes e condicionantes.
Os participantes foram então organizados em quatro equipes para a realização da abordagem F.O.F.A, registrada em folhas A4 previamente impressas, com um quadrante para cada fator, os quais pontuaram os aspectos de força (F), ou seja, pontos positivos que já existem no TIX; oportunidades (O), o que não há no território, mas que se trazido pode gerar melhorias; fraqueza (F), ou seja, aspectos negativos que já existem no TIX; e as ameaças (A), aquilo que de fora poderia piorar os problemas que já existem no local.
Observou-se na análise dos quadrantes, a priorização para temáticas em saúde comuns ao território, como os problemas vinculados ao saneamento e às leishmanioses, mas também a extensão para outras questões que afetam as populações. Em relação aos aspectos de força (F), estes incluíram a cobertura da campanha antirrábica (cães e gatos), as estratégias de bloqueio de transmissão (químico) e manejo ambiental nas áreas com casos de leishmanioses humana; boa adesão ao tratamento para LV humana, e as parcerias das equipes com os órgãos da saúde. Quanto aos aspectos de fraqueza (F), relatou-se a ausência de coleta de resíduos na reserva, ausência de saneamento básico, carência no abastecimento de água, ocorrência de desmatamento e queimadas, poucas práticas de educação em saúde voltadas à população, insumos adequados para o tamanho do território, possibilidade de educação continuada, ausência de exames complementares para pessoas e animais, fluxogramas bem estabelecidos, ausência de soro para acidentes com animais, e baixa adesão à campanha antirrábica animal. Sobre as oportunidades (O), as discussões foram sobre ações de coleta de resíduos e ações de reciclagem, implementação de medidas em saneamento, incluindo sanitários, água em quantidade adequada, tratamento de água, tratamento de resíduos domiciliares e esgoto, equipe específica para educação em saúde, inclusão do profissional de medicina veterinária, bem como logística adequada e suficiente. Por fim, as ameaças (A) descritas incluíram insumos/logística precária, recursos humanos insuficientes, falha/atraso no diagnóstico, falha na abordagem para acidentes com animais peçonhentos, ausência de educação continuada, e ausência na comunicação entre os setores (saúde, meio ambiente e agricultura/agropecuária) (Figura 7).

A abordagem possibilitou uma aproximação entre as partes e alguns aspectos importantes de concordância entre todos, o que foi observado durante a junção dos grupos e o diálogo coletivo, possibilitando estratégias de ações para a saúde no território indígena. Houve aproximação dos atores e concordância entre todos em alguns aspectos importantes que só puderam ser observados a partir da junção dos grupos e do diálogo coletivo.
Capacitação mutualística em saúde única
Em parceria com a prefeitura municipal, em julho de 2023 foi realizada uma capacitação em saúde única, abordando especialmente as temáticas sobre zoonoses e doenças causadas por ectoparasitos, tendo como público-alvo os profissionais de saúde que atuam no polo-base e pelo município, dentro da reserva.
Participaram da formação 16 profissionais, englobando enfermeiros das unidades básicas de saúde indígena (UBSI), agentes indígenas de combate a endemias e agentes municipais de combate a endemias. A estratégia utilizada foi a produção de cartazes sobre os temas abordados, em dois momentos. O público foi dividido em cinco grupos para realizar a atividade. Inicialmente, foi proposta a produção dos cartazes com todo o conhecimento prévio a respeito dos temas a serem abordados. Posteriormente foi realizada a capacitação e, em seguida, os cartazes com as temáticas foram refeitos, com o intuito de avaliar os novos saberes adquiridos.
Os temas abordados foram:
• Revisão sobre a casuística e demanda local por orientações sobre saúde única; relativa à atividade realizada em agosto/2022 com as equipes de saúde do município, por meio da estratégia da análise da matriz de forças, oportunidades, fraquezas e ameaças (F.O.F.A);
• Introdução ao conceito de saúde única;
• Introdução às doenças e agravos zoonóticos frequentes ou em risco na reserva, com foco nas orientações de base em saúde única, incluindo:
a) Raiva: ciclos da doença (quais são, e as espécies envolvidas), sintomatologia clínica, formas de controle e abordagem de casos suspeitos;
b) Leishmaniose tegumentar americana (LTA) e leishmaniose visceral (LV): ciclos das doenças, espécies envolvidas, sintomatologia clínica, formas de controle e as diferenças básicas entre as formas;
c) Doença de Chagas: ciclo da doença, espécies envolvidas, sintomatologia clínica e formas de controle;
d) Doenças e agravos ocasionados por ectoparasitos: principais espécies de ectoparasitos na região, impactos à saúde humana e animal, formas de controle.
Quanto aos principais aspectos abordados nos cartazes, na primeira parte da dinâmica, prevaleceram as informações técnicas de transmissão e sinais clínicos das principais doenças e agravos abordados (raiva, LTA, LV, doença de Chagas e doenças e agravos ocasionados por ectoparasitos). Já na segunda etapa, foram destacados os temas de educação em saúde, prevenção e controle epidemiológico. Novas informações também foram acrescentadas, como a obrigatoriedade em notificar casos de leishmaniose no Sistema Nacional de Agravos de Notificação (Sinan), e os protocolos de orientação para acidentes com mordidas e arranhaduras para prevenir os casos de raiva. Quanto à doença de Chagas, o primeiro cartaz trouxe à tona o debate sobre as formas de transmissão, informação esclarecida na segunda etapa. Em todos os temas expostos, foi evidente a importância da construção coletiva do conhecimento em saúde única (Figura 8).

Ao término da intervenção, foi aplicado um questionário anônimo a fim de avaliar o potencial do encontro. Dos 16 participantes da dinâmica, nove (56%) responderam à pesquisa final realizada e, dentre eles, todos avaliaram positivamente o encontro e destacaram a importância dos conteúdos abordados.
Considerando o impacto de doenças relacionadas ao meio ambiente e aos animais em territórios tradicionais, é essencial que sejam implementadas medidas de educação em saúde única, a partir das perspectivas da ecologia dos saberes (respeito ao conhecimento tradicional), associadas ao conhecimento científico. Apesar dessa importância, estudos na América do Sul que abordem essa temática são escassos 46,47.
A baixa disponibilidade de treinamento de profissionais da saúde e o pouco suporte institucional para programas com abordagens que tenham foco em saúde única ainda é muito relevante para o contexto atual da abrangência do tópico para o nível coletivo, o que também impacta no sucesso do manejo e da vigilância de agravos e doenças que possuem fatores interligados entre a saúde humana, animal, ambiental e vegetal 48.
Com potencial foco no caráter multiplicador de práticas a partir da educação em saúde única, entende-se que, para os 16 profissionais que participaram, e a abrangência de atendimento no território indígena com mais de 10 mil habitantes, cada ator terá um papel importante na comunicação ativa, desmistificação de fatos e orientações adequadas para o enfrentamento dos problemas. Essa estratégia permite a atuação interdisciplinar, multidisciplinar e transdisciplinar em saúde coletiva, garantindo o atendimento centrado no paciente, mas também na família multiespécie e no compartilhamento do ambiente com fatores bióticos e abióticos, necessários para um equilíbrio em nível local 49.
Frente às demandas de saúde do município, principalmente no que se refere ao território indígena, a capacitação de enfermeiros e agentes de combate a endemias é uma importante medida para promover a melhora na abordagem, com a finalidade de mitigar e prevenir a ocorrência das doenças e expandir a gama de informações repassadas à população. Importante destacar, que, apesar dos múltiplos profissionais estabelecidos como serviço especializado na saúde coletiva indígena 50, não constam na tabela de serviço os profissionais de medicina veterinária ou outros que lidem com a interface de saúde única. Pela ausência de atenção médico-veterinária aos animais em comunidades indígenas, a elevada densidade demográfica animal associada a quadros de doenças agudas e crônicas, e, a ausência de profissionais com foco na promoção e educação em saúde, há o aumento de risco para a saúde única e impactos ao bem-estar único.
Práticas em saúde única: abordagens no território indígena Maxakali
A Terra Indígena Maxakali (TIX), homologada em 1996 51, abriga a etnia Maxakali, povo do tronco linguístico Macro-Jê, família linguística Maxakali, língua Maxakali, possuindo uma população atual de aproximadamente 1.900 pessoas 24,25.
A história do povo Maxakali foi marcada fortemente pelo deslocamento frente às pressões da colonização do Brasil, migrando do estado da Bahia para as regiões do Vale do Mucuri. Encontram-se atualmente distribuídos em quatro áreas de Minas Gerais: no município de Santa Helena de Minas (Aldeia Água Boa), município de Bertópolis (Aldeia Pradinho), no município de Ladainha (Aldeia Verde), e, no município de Teófilo Otoni (Aldeia Cachoeirinha e Aldeia Escola Floresta).
Quanto aos aspectos de saúde coletiva e impactos de origem ambiental, observa-se um forte evento de ilhamento territorial e degradação ambiental por invasão de terras protegidas, ocupação por espécies exóticas, queimadas, dentre outros. Associado a esse cenário, um longo processo de ausência de atendimento em saúde coletiva adequado favoreceu quadros de importância para a população, como o aumento da mortalidade infantil, insegurança alimentar, prevalência importante de doenças parasitárias como Schistosoma mansoni, Giardia duodenalis, Ancilostomídeos, dentre outros 52,53,54.
Em 2022, a população da terra Indígena Maxakali passou por um cenário de elevado impacto à saúde da população, devido a confirmação de quatro casos humanos de raiva na aldeia Pradinho, em Bertópolis 55. A doença infectocontagiosa fatal foi transmitida pelo contato das crianças com o vírus da linhagem dos morcegos (espécie não identificada, vírus AgV3) 56.
Como forma de controle da doença no território, algumas medidas foram tomadas por distintos órgãos públicos, incluindo o monitoramento dos morcegos, a vacinação pré-exposição da comunidade indígena, e a articulação da campanha de vacinação antirrábica para cães e gatos mantidos na terra.
Em termos de comparação entre datas, anterior aos casos de raiva (campanha antirrábica de 2021), contabilizando os animais da Aldeia Escola Floresta e Aldeia Cachoeirinha, com uma população aproximadamente de 30 famílias, na campanha antirrábica de 2021 foram vacinados 150 animais.
Após o evento envolvendo crianças e morcegos, iniciou-se junto à comunidade uma campanha pós-exposição, que foi seguida por ações de educação em saúde, buscando maior adesão à vacinação, com 31 animais vacinados (20 cães e 11 gatos) nas áreas descritas (Figura 9).

Com a baixa adesão e os riscos elevados, outras estratégias de educação em saúde foram dialogadas, considerando o conhecimento tradicional e científico associado, e a participação de diferentes atores, incluindo, líderes indígenas, profissionais da medicina veterinária, assistentes sociais e professores de educação indígena.
As estratégias focaram na tradução do ciclo da doença (raiva) para a língua Maxakali, e, na participação ativa das crianças e jovens no processo de elaboração dos meios de divulgação (Figuras 10 e 11). Durante o processo de elaboração e participação ativa, 30 crianças e 20 adultos desempenharam as ações coletivas. Com o sucesso da nova estratégia, observou-se aumento de mais da metade dos animais vacinados no primeiro ciclo, totalizando 87 animais (60 cães e 27 gatos) (Figuras 12 e 13).



Após as ações, observou-se também aumento da relação direta entre a comunidade com o serviço veterinário local, por meio da notificação por parte da população, de casos de animais com sintomas neurológicos.
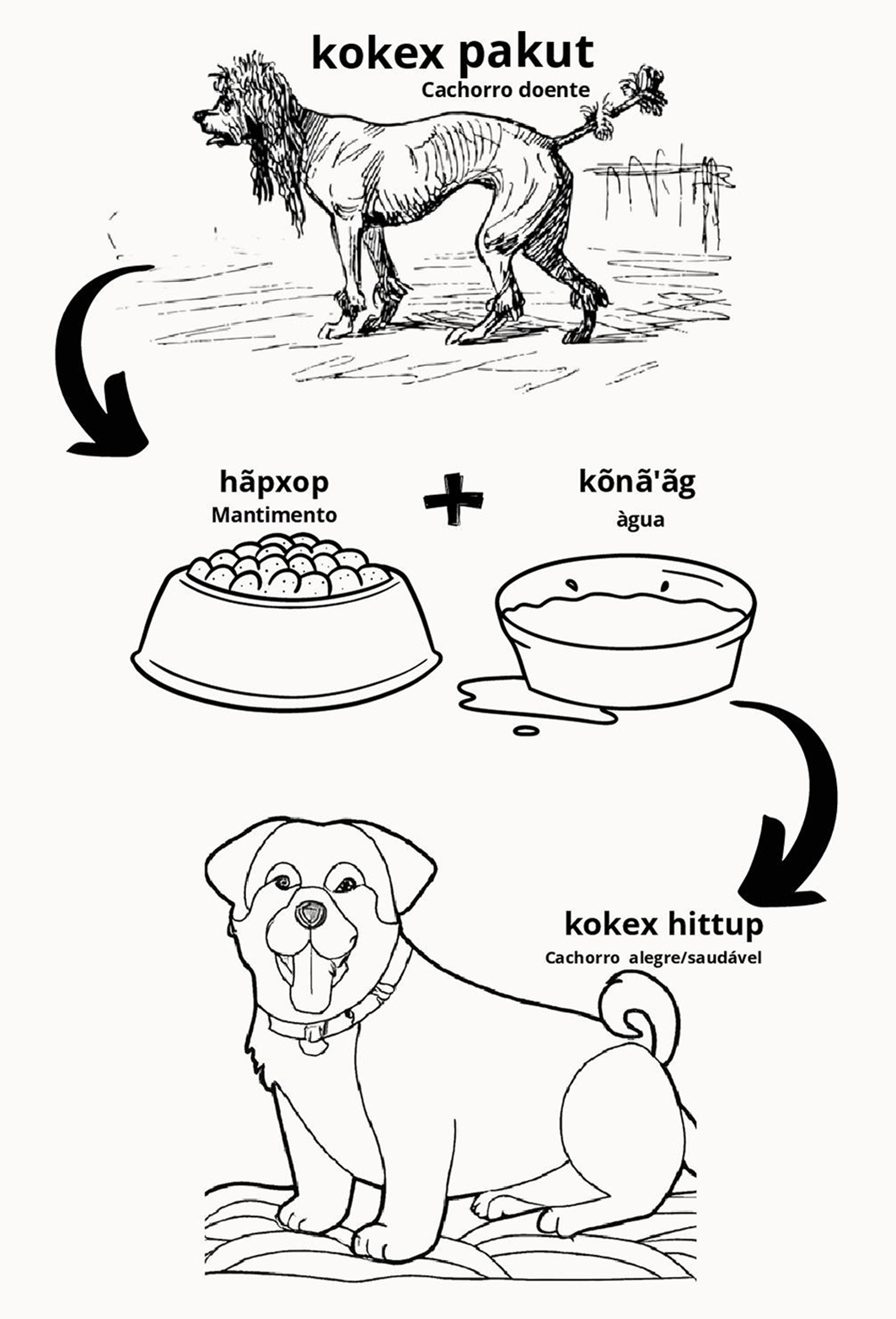
Posteriormente, outra ação de educação em saúde mediada pela troca de saberes foi realizada pela tradução do ciclo da febre maculosa também para a linguagem Maxakali, levando em conta o aumento dos casos no estado e a ocorrência constante de carrapatos vetores (Amblyomma sculptum) nos animais da terra indígena (Figura 14). A figura 15 demonstra alguns termos traduzidos do português para o Maxakali que foram importantes para a universalidade das práticas de educação em saúde.
| Palavra em língua Maxakali | Palavra em língua portuguesa |
| Tikmû’ûn | Autodeclaração Maxakali, “nós, os humanos” |
| Pakut | Estar doente |
| Hãmpakut | Doença |
| Kokex | Cachorro |
| Kokexmax | Raposa |
| Kuxakkuk | Capivara |
| Xaptit | Carrapato |
| Koktix | Macaco |
| Kâmânok | Cavalo |
| Meõg | Gato |
| Xunnîm | Morcego |
| xokxopxak | Caçar animais silvestres |
| mûnûytut | Gado |
| hãmnã xexka | Terra desmatada |
Figura 15 – Termos de importância para a educação em saúde sobre a raiva e febre maculosa na linguagem Maxakali. Adaptado a partir da construção coletiva do povo Maxakali e complementado a partir da obra da Sociedade Internacional de Linguística 57
Apesar do direito público à saúde ser garantido pela Constituição da República Federativa do Brasil 12, por meio do Sistema Único de Saúde (SUS) 18, o histórico de atenção específica à saúde indígena é tardio, considerando que apenas em 1999, por meio do Subsistema de Atenção aos Povos Indígenas no âmbito do SUS 58,59, e, com posterior implementação da Política Nacional de Atenção à Saúde dos Povos Indígenas 13,14, foram consideradas as temáticas que respeitem, pelo menos parcialmente, os aspectos locais e culturais. Entretanto, é importante ressaltar que o atendimento com foco na saúde, principalmente fora das unidades de saúde indígena, ainda é um desafio. A construção social da desigualdade de oportunidades entre brancos e os demais povos condicionou e condiciona a forma de viver desses grupos, e fica evidente nas disparidades das condições de vida e saúde, que favorece um viés racial implícito. Isso é decorrente principalmente do preconceito e do racismo estrutural mantido pela sociedade como um todo, a qual não consegue entender os processos de mudança socioculturais decorrentes em qualquer civilização 60,61.
Em consideração a essas questões, observa-se que em situações específicas, principalmente no território não indígena, o respeito na interface entre saúde e os aspectos culturais e tradicionais dos povos indígenas pode não ser considerado, possibilitando tomadas de decisões impróprias para cada realidade 62. Esse cenário se torna mais complexo no contexto brasileiro, que possui uma riqueza importante em termos de povos, comunidades, línguas, áreas aldeadas, população não aldeada, territórios não demarcados, e a busca intensa do reconhecimento da sua identidade, que devem ser considerados nas decisões dos municípios que auxiliam nas práticas em saúde, assistência social e meio ambiente.
Assim, torna-se importante também entender a percepção do conceito de saúde única para a população durante as trocas de saberes envolvidas no processo, considerando que existem distintas concepções, principalmente com base nas práticas tradicionais utilizadas pelos povos originários que são constantemente negligenciadas nesse contexto, sendo essencial o entendimento do histórico e das relações entre pessoas com o seu meio para a tomada de decisões adequadas 46,63. Como exemplo, a relação com aspectos de saúde, meio ambiente, animais e vegetais varia de acordo com as localidades em cada etnia. Na visão do amerindígena, por exemplo, os seres da natureza, como animais e plantas, possuem alma análoga à humana, o que modifica a relação ser humano-meio ambiente 64, levando desde ao afastamento do contato com alimentos de origem de espécies animais cinegéticas e domésticas em períodos específicos de vida, como durante a gravidez das indígenas Tembé Tenetehara, na Amazônia Paraense 65, até aos impactos de percepção em saúde pelo povo Kaiowá, no Mato Grosso do Sul, os quais consideram os animais e o ambiente ao redor como parte do processo de saúde 66.
O enfrentamento desses desafios supracitados requer práticas de ecologia dos saberes e um trabalho que se estende não apenas na troca de possibilidades em métodos e estratégias de ensino (interdisciplinaridade), ou na lida pareada de temáticas em comum entre múltiplas disciplinas com uma ausência de trocas entre si (multidisciplinaridade), mas em uma abordagem transdisciplinar, por meio de uma nova articulação para o enfrentamento de desafios em comum entre as distintas abordagens em saúde única 67,68,69.
Considerações finais
Historicamente, a repressão e o racismo ambiental para com os povos e comunidades tradicionais do Brasil deixaram uma dívida que recai em todos os cidadãos do nosso território. A exclusão daqueles que são tratados como minorias, acompanhada da não compreensão dos modos de vida e dos impactos que a colonização trouxe para não somente os indígenas, está muitas vezes inserido estruturalmente no nosso pensar e na nossa incapacidade de entender o contexto do próximo.
Dessa forma, na construção de um pensamento coletivo, com a participação principal da população indígena, e participação coadjuvante da população não-indígena, assume-se um compromisso para a construção de uma nova história dentro da saúde única, que leva em conta o combate ao racismo ambiental, à insegurança alimentar e nutricional, à transmissão de doenças zoonóticas e negligenciadas, bem como a promoção do bem-estar único e da justiça social, e principalmente a não invisibilização dos povos e comunidades tradicionais.
Os relatos aqui apresentados, apesar de representarem um pequeno fragmento de um cenário de mudanças, não são capazes de aproximar os leitores da riqueza cultural e interrelacional dos povos Xakriabás e Maxakalis no estado de Minas Gerais, fatos que exacerbam os casos de agravos e doenças aqui apresentados. Um povo não pode ser retratado apenas pelas questões estruturais que a sociedade lhes impôs, mas deve ser respeitado por todos os atos de resistência e enfrentamento, aliados à sua história cultural e natural. Esses fatores são de extrema importância para a construção de um diálogo participativo, integrando o conhecimento tradicional e o conhecimento científico para a promoção de uma saúde única justa e aplicada.
Referências
01-MCKINNEY, M. L. Urbanization, biodiversity, and conservation: the impacts of urbanization on native species are poorly studied, but educating a highly urbanized human population about these impacts can greatly improve species conservation in all ecosystems. Bioscience, v. 52, n. 10, p. 883-890, 2002. doi: 10.1641/0006-3568(2002)052[0883:UBAC]2.0.CO;2.
02-CORONEL-ARELLANO, H. ; ROCHA-ORTEGA, M. GUAL-SILL, F. ; MARTÍNEZ-MEYER, E. ; RAMOS-RENDÓN, A. K. ; GONZÁLEZ-NEGRETE, M. GIL-ALARCÓN, G. ; ZAMBRANO, L. Raining feral cats and dogs? Implications for the conservation of medium-sized wild mammals in an urban protected area. Urban Ecosystems, v. 24, p. 83-94, 2021. doi: 10.1007/s11252-020-00991-7.
03-GIBB, R. ; FRANKLINOS, L. H. V. ; REDDING, D. W. ; JONES, K. E. Ecosystem perspectives are needed to manage zoonotic risks in a changing climate. BMJ, 371, 2020. doi: 10.1136/bmj.m3389.
04-LEITE, M. S. ; FERREIRA, A. A. ; BRESAN, D. ARAUJO, J. R. ; TAVARES, I. N. ; SANTOS, R. V. Indigenous protagonism in the context of food insecurity in times of Covid-19. Thematic Section Hunger Food and Nutrition and Covid-19. Revista de Nutrição, v. 33, 2020. doi: 10.1590/1678-9865202033e200171.
05-SILVEIRA, N. H. Considerações sobre saúde indígena no Brasil a partir de alguns estudos antropológicos fundadores. Boletim do Museu Paraense Emílio Goeldi. Ciências Humanas, v. 17, n. 1, 2022. doi: 10.1590/2178-2547-BGOELDI-2021-0003.
06-SCHATZMAYR, H. G. A varíola, uma antiga inimiga. Cadernos de Saúde Pública, v. 17, n. 6, p. 1525-1530, 2001. doi: 10.1590/S0102-311X2001000600024.
07-CEPAL (Comisión Económica para América Latina). Los pueblos indígenas en América Latina: avances en el último decenio y retos pendientes para la garantía de sus derechos. Naciones Unidas: Chile, 2014. Disponível em <https://www.cepal.org/es/publicaciones/37050-pueblos-indigenas-america-latina-avances-ultimo-decenio-retos-pendientes-la>.
08-ALMEIDA, M. R. C. A atuação dos indígenas na História do Brasil: revisões historiográficas. Dossiê: O protagonismo indígena na história. Revista Brasileira de História, v. 37, n. 75, 2017. doi: 10.1590/1806-93472017v37n75-02.
09-ROSEMBERG, A. M. F. A. Breve história da Saúde Pública no Brasil. In: ROUQUAYROL, M. Z. ; SILVA, M .G. C. Rouquayrol: epidemiologia & saúde. 8. ed. Rio de Janeiro: Medbook, 2018, p. 1-8.
10-BRITO, C. A. G. “Convívio e contaminação”: uma análise sócio-histórica sobre epidemias, demografia e povos indígenas na obra de Darcy Ribeiro. In: SANTOS, R. V. ; GUIMARÃES, B. N. CAMPOS, M. B. ; AZEVEDO, M. M. A. Entre demografia e antropologia: povos indígenas no Brasil. Rio de Janeiro: Editora FIOCRUZ, 2019, p. 202-220. doi: 10.7476/9786557080139.
11-MINISTÉRIO DA SAÚDE. 8ª Conferência Nacional de Saúde: Relatório Final. 1986. Disponível em: <https://bvsms.saude.gov.br/bvs/publicacoes/8_conferencia_nacional_saude_relatorio_final.pdf>
12-BRASIL. Constituição da República Federativa do Brasil de 1988. Brasília, 5 de outubro de 1988. Disponível em: <https://www.planalto.gov.br/ccivil_03/constituicao/constituicao.htm>
13-BRASIL. Política Nacional de Atenção à Saúde dos Povos Indígenas. 2ª ed., Brasília: Ministério da Saúde, 2002, 40 p. Disponível em: <https://bvsms.saude.gov.br/bvs/publicacoes/politica_saude_indigena.pdf>.
14-MINISTÉRIO DA SAÚDE. Portaria nº 254, de 31 de janeiro de 2002. Aprova a Política Nacional de Atenção à Saúde dos Povos Indígenas. Disponível em: <http://www.funasa.gov.br/site/wp-content/files_mf/Pm_254_2002.pdf>
15-AROUCA, C. ; LIMA, N. T. Antropologia e medicina: a saúde no Serviço de Proteção aos Índios (1942-1956). In: TEIXEIRA, C. C. ; GARNELO, L. Saúde indígena em perspectiva: explorando suas matrizes históricas e ideológicas. Rio de Janeiro: Editora FIOCRUZ, 2014, p. 59-83. doi: 10.7476/9788575415825.
16-MOREIRA, T. C. ; ARCARI, J. M. ; COUTINHO, A. O. R. ; DIMER, J. F. ; STEFFENS, D. Reforma sanitária brasileira. In: … Saúde coletiva. Porto Alegre: Sagah, 2018, p. 167-182.
17-MAGGI, R. S. A saúde indígena no Brasil. Revista Brasileira de Saúde Materno Infantil, v. 14, n. 1, 2014. doi: 10.1590/S1519-38292014000100001.
18-BRASIL. Lei nº 8.080, de 19 de setembro de 1990. Dispõe sobre as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes e dá outras providências. Diário Oficial da União, 20/09/1990. Disponível em: <https://www.planalto.gov.br/ccivil_03/leis/l8080.htm>
19-MAZET, J. A. ; UHART, M. M. ; KEYYU, J. D. Stakeholders in one health. Revue scientifique et technique, v. 33, n. 2, p. 443-452, 2014. doi: 10.20506/rst.33.2.2295.
20-ZANELLA, J. R. C. Zoonoses emergentes e reemergentes e sua importância para saúde e produção animal. Pesquisa Agropecuária Brasileira, v. 51, n. 5, 2016. doi: 10.1590/S0100-204X2016000500011.
21-PÉREZ, L. B. D. Projeto de intervenção sobre o comportamento da leishmaniose tegumentar americana na terra indígena Xakriabá no Município de São João das Missões, Minas Gerais. 2015. 31 f. TCC (Especialização em Estratégia Saúde da Família) – Universidade Federal de Minas Gerais, Montes Claros, 2015. Disponível em: <http://hdl.handle.net/1843/BUOS-AFAFS9>
22-CARVALHO, G. L. X. Prevalência de enteroparasitoses em crianças de 0 a 12 anos e condições sanitárias na Terra Indígena Xakriabá, São João das Missões, Minas Gerais, 2007. 2011. 113 f. Dissertação (Mestrado em Ciências Biológicas) – Universidade Federal de Ouro Preto, Ouro Preto, 2011. Disponível em: <https://educapes.capes.gov.br/handle/capes/555779>
23-BRASIL. Decreto nº 94.608, de 14 de julho de 1987. Homologa a demarcação da área indígena que menciona, no Estado de Minas Gerais. Diário Oficial da União, 15/07/1987. Disponível em: <https://www2.camara.leg.br/legin/fed/decret/1980-1987/decreto-94608-14-julho-1987-445370-publicacaooriginal-1-pe.html#:~:text=Homologa%20a%20demarca%C3%A7%C3%A3o%20da%20%C3%A1rea,no%20Estado%20de%20Minas%20Gerais>
24-RODRIGUES, A. D. Línguas ameríndias. In: Grande Enciclopédia Delta Larousse. Rio de Janeiro: Editora Delta, 1970, p. 4035.
25-IBGE (Instituto Brasileiro de Geografia e Estatística). Censo demográfico 2022: Indígenas, primeiros resultados do universo. Ministério do Planejamento e Orçamento, 2023. Disponível em: <https://biblioteca.ibge.gov.br/visualizacao/livros/liv102018.pdf>
26-ALMEIDA, R. H. Xakriabá – cultura, história, demandas e planos. Revista de Estudos e Pesquisas, v. 3, n. 1/2, p. 9-39, jul./dez. 2006. Disponível em: <https://www.gov.br/funai/pt-br/arquivos/conteudo/cogedi/pdf/revista-estudos-pesquisas-v3-n1-2/02xakriaba-cultura-historia-demandas-e-planos-rita-heloisa-de-almeida.pdf>
27-PENA, J. L. ; HELLER, L. Saneamento e saúde indígena: uma avaliação na população Xakriabá, Minas Gerais. Engenharia Sanitária Ambiental, v. 13, n. 1, p. 63-72, 2008. doi: 10.1590/S1413-41522008000100009.
28-PINTO, M. O. K. M. ; OLIVEIRA, T. M. ; AGUIAR, A. N. A. ; PINTO, P. E. M. ; BARBOSA, D. S. DINIZ, S. A. ; SILVA, M. X. Profile of american tegumentary leishmaniasis in transmission areas in the state of Minas Gerais, Brazil, from 2007 to 2017. BMC Infectious Diseases, v. 20, n. 163, 2020. doi: 10.1186/s12879-020-4860-z.
29-ORELLANA, J. D. Y. ; BASTA, P. C. ; SANTOS, R. V. ; COIMBRA JR, C. E. A. Morbidade hospitalar em crianças indígenas Suruí menores de dez anos, Rondônia, Brasil: 2000 a 2004. Revista Brasileira de Saúde Materno Infantil, v. 7, n. 3, p. 281-287, 2007. doi: 10.1590/S1519-38292007000300007.
30-ROCHA, M. O. ; CARVALHO, M. G. ; SILVA, M. B. S. LIGNANI, C. Remanescentes Xakriabá em Minas Gerais: prevalência da doença de Chagas e toxoplasmose e avaliação do quadro hematológico dos infectados. Revista de Farmácia e Bioquímica, v. 8, n. 1/2, p. 19-27, 1987. Disponível em: <https://pesquisa.bvsalud.org/portal/resource/pt/lil-114963>.
31-SANTOS, J. L. C. ; MELO, M. B. ; FERREIRA, R. A. FONSECA, A. F. Q. ; VARGAS, M. L. F. ; GONTIJO, C. M. F. Leishmaniose tegumentar americana entre os indígenas Xakriabá: imagens, ideias, concepções e estratégias de prevenção e controle. Saúde e Sociedade, v. 23, n. 3, 2014. doi: 10.1590/S0104-12902014000300024.
32-MARTINEZ, R. ; VITALI, L. H. ; HENRIQUES, J. H. S. ; MACHADO, A. A. ; ALBERNAZ, A. ; LIMA, A. A. Inquérito soroepidemiológico para infecções por fungos causadores de micoses sistêmicas na Reserva Indígena Xacriabá, Estado de Minas Gerais. Revista da Sociedade Brasileira de Medicina Tropical, v. 35, n. 4, p. 347-350, 2002. doi: 10.1590/S0037-86822002000400011.
33-LERNER, H. ; BERG, C. A comparison of three holistic approaches to health: one health, ecohealth, and planetary health. Frontiers in Veterinary Medicine, v. 4, n. 163, 2017. doi: 10.3389/fvets.2017.00163.
34-ANDRIVON, D. ; MONTARRY, J. ; FOURNET, S. Plant health in a one health world: missing links and hidden treasures. Plant Pathology, v. 71, p. 23-29, 2022. doi: 10.1111/ppa.13463.
35-TOLEDO, R. F. ; PELICIONI, M. C. F. A educação ambiental e a construção de mapas-falantes em processo de pesquisa-ação em comunidade indígena na Amazônia. Interacções, v. 11, p. 193-213, 2009. Disponível em: <http://ds.saudeindigena.icict.fiocruz.br/handle/bvs/1445>.
36-GAVAZZI, R. A. Etnomapeamento da Terra Indígena Kampa do Rio Amônia: o mundo visto de cima. Rio Branco: APIWTXA, AMAAIAC, CPI/AC, 2012. Disponível em: <https://cpiacre.org.br/wp-content/uploads/2020/03/Etnomapeamento_Ashaninka_O_mundo_visto_decima.pdf>.
37-GOLDSTEIN, R. A. ; BARCELLOS, C. ; MAGALHÃES, M. A. F. M. ; GRACIE, R. ; VIACAVA, F. A experiência de mapeamento participativo para a construção de uma alternativa cartográfica para a ESF. Ciência & Saúde Coletiva, v. 18, n. 1, p. 45-56, 2013. doi: 10.1590/S1413-81232013000100006.
38-FUNAI (Fundação Nacional dos Povos Indígenas). Etnomapeamento da Terra Indígena Entre Serras de Pankararu. Brasília: Anaí, Funai, 2016. Disponível em: <https://acervo.socioambiental.org/acervo/documentos/etnomapeamento-da-terra-indigena-entre-serras-de-pankararu>.
39-VIANA, D. ; NILSSON, M. S. T. Política e tecnicidade dos mapas: sobre o mapeamento participativo em três terras indígenas da Bacia do Rio São Francisco. Reunião de Antropologia da Ciência e Tecnologia (ReACT), 2021. Trabalhos Completos Apresentados nos Seminários Temáticos da VIII Reunião de Antropologia da Ciência e Tecnologia, v. 5, n. 5 2022. Disponível em: <https://ocs.ige.unicamp.br/ojs/react/article/view/3797>.
40-CARNEIRO, M. R. D. ; ALVES, J.P. ; SILVA, T. S. ; RICHA, S. T. Cartografia social e etnomapeamento com comunidades tradicionais localizadas nos rios Trombetas e Mapuera, Amazônia Oriental, Brasil. In: 14 Encontro de Geógrafos da América Latina, 2013, Lima.
41-BRASIL. Decreto nº 7.747, de 5 de junho de 2012. Institui a Política Nacional de Gestão Territorial e Ambiental de Terras Indígenas – PNGATI, e dá outras providências. Diário Oficial da União, 06/06/2012. Disponível em: <https://www.planalto.gov.br/ccivil_03/_ato2011-2014/2012/decreto/d7747.htm>.
42-TOLEDO, R. F. ; PELICIONI, M. C. F. ; GIATTI, L. L. BARREIRA, L. P. ; CUTOLO, S. A. ; MUTTI, L. V. ; ROCHA, A. A. ; RIOS, L. Comunidade indígena na Amazônia: metodologia da pesquisa-ação em educação ambiental. Mundo da Saúde, v. 30, n. 4, p 559-569, 2006.
43-SIDDIQUI, A. SWOT Analysis or SWOT matrix tool as a strategic planning and management technique in the health care industry and its advantages. Biomedical Journal of Scientific & Technical Research, v. 40, n. 2, p. 32035-32042, 2021. doi: 10.26717/BJSTR.2021.40.006419.
44-ZHOU, Y. ; BAI, L. ; GUO, H. ; GUO, S. ; HAN, X. ; YUE, N. J. ; LI, Q. SWOT analysis and preliminary study on prevention and control management of temporary integrated isolation ward during Covid-19 outbreak. Frontiers in Public Health, v. 9, 2021. doi: 10.3389/fpubh.2021.558565.
45-WIECKOWSKA, B. ; RAULINAJTYS-GRZYBEK, M. BYSZEK, K. Using the dynamic SWOT analysis to assess options for implementing the HB-HTA model. International Journal of Environmental Research and Public Health, v. 19, n. 12, p. 7.281m 2022. doi: 10.3390/ijerph19127281.
46-RILEY, T. ; ANDERSON, N. E. ; LOVETT, R. ; MEREDITH, A. ; CUMMING, B. ; THANDRAYEN, J. One health in indigenous communities: a critical review of the evidence. International Journal of Environmental Research and Public Health, v. 18, 2021. doi: 10.3390/ijerph182111303.
47-OLIVARES, F. ; MARCHANT, C. ; IBARRA, J. T. The climate itself must have hidden some medicines: traditional veterinary medicine of indigenous and non-indigenous campesinos of the southern Andes. Journal of Ethnobiology and Ethnomedicine, v. 18, n. 36, 2022. doi: 10.1186/s13002-022-00534-8.
48-BARRETT, M. A. ; BOULEY, T. A. ; STOERTZ, A. H. STOERTZ, R. W. Integrating a one health approach in education to address global health and sustainability challenges. Frontiers in Ecology and the Environment, v. 9, n. 4, 2011, p. 239-245. doi: 10.1890/090159.
49-VILLANUEVA-CABEZAS, J. P. ; WINKEL, K. D. ; CAMPBELL, P. T. ; WIETHOELTER, A. PFEIFFER, C. One health education should be early, inclusive, and holistic. The Lancet Planetary Health, Comment, v. 6, n. 3, e188-e189, 2022. Disponível em <https://www.thelancet.com/journals/lanplh/article/PIIS2542-5196%2822%2900018-3/fulltext>
50-MINISTÉRIO DA SAÚDE. Portaria nº 475, de 01 de setembro de 2008. Altera a Portaria Interministerial MEC/MCT nº 3.185, de 07.10.2004, que dispõe sobre o registro de credenciamento das Fundações de Apoio a que se refere o inciso III, do artigo 2º, da lei nº. 8958/94. Disponível em: <https://bvsms.saude.gov.br/bvs/saudelegis/sas/2008/prt0475_01_09_2008.html>.
51-BRASIL. Decreto de 2 de outubro de 1996. Homologa a demarcação administrativa da Terra Indígena Maxakali, localizada no município de Bertópolis, Estado de Minas Gerais. Diário Oficial da União, 02/10/1996. Disponível em: <https://www.planalto.gov.br/ccivil_03/dnn/anterior%20a%202000/1996/dnn4507.htm>
52-MAPA DE CONFLITOS. Povo Maxakali sofre as consequências do ilhamento territorial e degradação ambiental, com alcoolismo que intensifica conflitos internos. Mortes de crianças e a grave situação social dos Maxacali levou o Ministério Público Federal a denunciar o Estado Brasileiro à Comissão Interamericana dos Direitos Humanos da OEA. Fiocruz, 2009. Disponível em: <https://mapadeconflitos.ensp.fiocruz.br/conflito/mg-povo-maxakali-sofre-as-consequencias-do-ilhamento-territorial-e-degradacao-ambiental-com-alcoolismo-que-intensifica-conflitos-internos-mortes-de-criancas-e-a-grave-situacao-social-dos-maxacali/>.
53-ASSIS, E. M. ; OLIVEIRA, R. C. ; MOREIRA, L. E. ; PENA, J. L. ; RODRIGUES, L. C. ; MACHADO-COELHO, G. L. L. Prevalência de parasitos intestinais na comunidade indígena Maxakali, Minas Gerais, Brasil, 2009. Caderno de Saúde Publica, v. 29, n. 4, p. 681-690, 2013. Disponível em: <https://www.scielo.br/j/csp/a/nqhqyLQfFYXTCRtp3XzRJdq/abstract/?lang=pt>.
54-NICOLATO, A. J. P. G. Morbidade por esquistossomose mansônica nas terras indígenas Maxakali e Xakriabá, Minas Gerais. Dissertação (mestrado), 140 f., Programa de Pós-Graduação em Ciências Biológicas, Universidade Federal de Ouro Preto, 2014. Disponível em: <http://www.repositorio.ufop.br/handle/123456789/3498>
55-FRIAS, D. F. R. ; OLIVEIRA, R. O. ; BARBOSA, K. F. Alerta epidemiológico: alta incidência de casos de raiva humana no estado de Minas Gerais. Centro de Informações Estratégicas de Vigilância em Saúde, alerta 2, 2022. Disponível em: <https://www.vs.saude.ms.gov.br/wp-content/uploads/2022/06/Alerta-Numero-2-Raiva.pdf>.
56-TOLENTINO JÚNIOR, D. S. ; MARQUES, M. S. V. KRUMMENAUER, A. ; DUARTE, M. M. S. ; ROCHA, S. M. ; BRITO, M. G. ; SANTANA, L. F. ; OLIVEIRA, R. C. ; ASSIS, E. M. ; CAVALCANTE, K. K. S. ALENCAR, C. H. Rabies outbreak in Brazil: first case series in children from an indigenous village. Infectious Diseases of Poverty, v. 12, n. 78, 2023. doi: 10.1186/s40249-023-01130-y.
57-SOCIEDADE INTERNACIONAL DE LINGUÍSTICA (SIL). Dicionário Maxakalí-Português / Glossário Português-Maxakalí. Sociedade Internacional de Linguística: Cuiabá, 2005. Disponível em: <https://www.sil.org/system/files/reapdata/10/51/13/105113494595837109854129806993147623672/MXDicPT.pdf>
58-BRASIL. Lei nº 9.836, de 23 de setembro de 1999. Acrescenta dispositivos à Lei no 8.080, de 19 de setembro de 1990, que “dispõe sobre as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes e dá outras providências”, instituindo o Subsistema de Atenção à Saúde Indígena. Diário Oficial da União, 23/09/1999. Disponível em: <https://www.planalto.gov.br/ccivil_03/leis/l9836.htm>
59-SOLHA, R. K. T. O Sistema Único de Saúde (SUS). In: … Sistema Único de Saúde: componentes, diretrizes e políticas públicas. 1. ed. São Paulo: Érica, 2014.
60-WITTMANN, L. T. Introdução ou a escrita da história indígena. In: … Ensino (d)e história indígena. Belo Horizonte: Autêntica Editora, 2015, p. 9-20. Disponível em: <https://periodicos.ufpe.br/revistas/cadernoscap/article/download/14990/17825>
61-HALL, W. J. ; CHAPMAN, M. V. ; LEE, K. M. MERINO, Y. M. ; THOMAS, T. W. ; PAYNE, B. K. ; ENG, E. ; DAY, S. H. ; COYNE-BEASLEY, T. Implicit racial/ethnic bias among health care professionals and its influence on health care outcomes: a systematic review. American Journal of Public Health, v. 105, n. 12, p. 60-76. 2015. doi: 10.2105/AJPH.2015.302903.
62-PONTES, A. L. M. ; SANTOS, R. V. Health reform and indigenous health policy in Brazil: contexts, actors and discourses. Health Policy and Planning, v. 35, s. 1, p. i107-i114, 2020. doi: 10.1093/heapol/czaa098.
63-HILLIER, S. A. ; TALEB, A. ; CHACCOUR, E. AENISHAENSLIN, C. Examining the concept of one health for indigenous communities: a systematic review. One Health, v. 12, 2021. doi: 10.1016/j.onehlt.2021.100248.
64-DESCOLA, F. Outras naturezas, outras culturas. São Paulo: Editora 34, 2016.
65-WAGLEY, C. ; GALVÃO, E. Os índios Tenetehara: uma cultura em transição. Rio de Janeiro: Ministério da Educação e Cultura/Serviço de Documentação, 1961. Disponível em: <http://www.etnolinguistica.org/biblio:wagley-galvao-1961-indios>
66-MORETTI, L. L. Como foi que isso se tornou necessário? Sobre relações entre os Kaiowá e a Saúde Indígena. In: SCHWEICKARDT, J. C. SILVA, J. M. B. F. ; AHMADPOUR, B. Saúde indígena: práticas e saberes por um diálogo intercultural. Porto Alegre: Rede Unida, 2020, p. 201-218. doi: 10.18310/9786587180106.
67-GALVÁN, G. B. Equipes de saúde: o desafio da integração disciplinar. Revista da Sociedade Brasileira de Psicologia Hospitalar, v. 10, n. 2, 2007. Disponível em: <https://pepsic.bvsalud.org/pdf/rsbph/v10n2/v10n2a07.pdf>
68-DOMINGUES, I. Multi, inter e transdisciplinaridade – onde estamos e para onde vamos? Pesquisa em Educação Ambiental, v. 7, n. 2, p. 11-26, 2012. doi: 10.18675/2177-580X.vol7.n2.p11-26.
69-SUNARTI, T. ; WASIS, W. ; MADLAZIN, M. ; SUYIDNO, S. Multidisciplinary, interdisciplinary, and transdisciplinary approaches in literacy learning model. Journal of Physics: Conference Series, v. 1.491, 2020. doi: 10.1088/1742-6596/1491/1/012054.